日期:2025-11-04 文章来源:https://mp.weixin.qq.com/s/hfRWSLUG7zAdmMu259bnXw
在现代重症医学的复杂图景中,呼吸机无疑是一把维系生命的关键利器。它跨越了生与死的边界,为衰竭的肺脏争取宝贵的愈合时间。然而,临床实践日益清晰地揭示:机械通气是一把不折不扣的"双刃剑"。它既能提供生命支持,也潜藏着引发呼吸机相关性肺损伤(VILI)和膈肌功能障碍(VIDD)的风险。因此,如何驾驭这把利器,已从简单的"支持生命"演变为一门关乎"如何更智慧地支持生命"的精细艺术。
过去,我们或许满足于将潮气量设定在一个"安全"的范围内,这便是肺保护性通气策略的伟大启蒙。它让我们认识到,呼吸机本身可以是一种医源性损伤源。但医学的探索永无止境。随着对病理生理机制理解的深化,我们发现,仅仅保护肺是远远不够的。作为呼吸动力核心的膈肌,在长期被动通气的过程中,同样会遭受废用性萎缩和损伤,这直接关系到患者的脱机成败与长期预后。于是,膈肌保护性通气的理念应运而生,标志着我们的视野从单一的器官保护,扩展到了对整个"呼吸泵"系统的关怀。
然而,新的认知也带来了新的挑战:在面对一位具体的患者时,我们应如何权衡肺保护与膈肌保护?何时应"让肺休息",何时又需"让膈肌工作"?这绝非非此即彼的单选题,而是一个需要精密分析与动态调整的决策过程。正是这种复杂性,凸显了呼吸机应用决策分析的重要性。
它要求我们超越标准化的治疗方案,走向精准化与个体化的治疗新范式。这意味着,我们需要综合患者的原发病、实时呼吸力学、膈肌功能评估、血流动力学状态乃至代谢需求等多元信息,进行综合研判。每一次参数的调整,都是一个基于证据与分析的慎重决策,旨在为眼前的独特个体,找到肺与膈肌之间那个最理想的保护平衡点。
看看呼吸机的结构,呼吸机可以实现的数据监测呈现:
呼吸机的吸气端和呼气端,都有阀和传感器,搜集实时的监测数据,包括管路里的气流量,压力和吸气,呼气的容量变化,并在显示界面上显示。根据实时监测的参数,呼吸机界面呈现出实时描绘的流量,压力,容量的变化波形,以及各种环图,用于评估判断人机互动的情况,以及病人呼吸系统的情况(呼吸力学监测)。
有经验的呼吸机专家,基本上就是根据这些信息,来推导判断病人的呼吸情况,从而对呼吸机的参数进行调整,实现人机同步。有经验的呼吸机专家,通过对呼吸力学的深刻理解,然后对呼吸机上的波形变化以及监测参数的分析,了解病人的肺功能情况,评估呼吸机的送气是否符合病人的需要,进而对呼吸机的模式参数进行细节的调整。这个过程很漫长,全球虽然有很多呼吸机的专家,但是对比大量的基层医院医生,那是属于珠穆朗玛峰登顶成功的比例。
把算法学习模型应用在呼吸机中,就是把全球众多顶尖的呼吸机应用专家,植入到每一台呼吸机。而且这个"专家"的"经验累积"和深度学习效率,数据捕捉和分析的是正常专家的万级甚至百万千万级以上。
算法学习模型,通过搜集各个传感器监测到的实时数据,以及对各个波形的综合分析,追踪捕捉人机互动时的规律,从而在呼吸力学的基础上,推导病人的呼吸情况(这个过程和站在呼吸机前,盯着呼吸机屏幕不停地反复冻屏、拖动光标、观察波形的规律,然后判断病人的呼吸情况一样),进而把病人的情况,投射到呼吸屏幕上:数字化的Pmus以及Pmus的波形(而专家是把这些分析结果投射到自己的脑子里,难以表达)。
并且在这个基础上,算法可以更灵敏、更精准地捕获特殊节点的数据:最大跨肺驱动压和吸气末的平台压。
而人为操作进行监测及数据获取,就需要通过利用病人的呼吸惯性,然后进行吸气屏气和呼气屏气的操作,获得这些数据,再进行分析判断。
人的操作,不可避免的会引入各种影响因素,同时仅仅是某个时间点的数据,属于静态。
而软件算法捕获的,是一闪而过的瞬间,那个最精准的瞬间的数据,而且能持续、反复捕获每一个呼吸的那个瞬间,并把那些瞬间,以数字化呈现给每一个使用者(医生)。使用者(医生)可以通过这些直观的数字,评估判断病人的呼吸情况。这就仿佛是每一个使用者(医生)身边都配了一位资深专家在随时指导。
通过这个Pmus的推导,还能计算呼吸肌的做功PTP,从而及时警觉病人的自主呼吸做功导致氧耗增加。
Cvent是通过在呼吸机中植入算法学习模型,累积追踪病人呼吸的数据,捕捉病人呼吸的规律,从而推导病人的呼吸肌做功。
目前Cvent监测技术主要应用在有创机械通气中,通过监测整个呼吸回路中,患者自主呼吸的时候,压力流速以及容量的变化,累积这些变化的数据,通过算法,对这些数据进行分析学习,从而捕捉病人自主呼吸的规律,通过这些规律推导病人的自主呼吸做功情况。
Cvent的监测参数见下图:
Pmus的波形
波形的起始和结束,是呼吸肌在吸气过程中贡献的力的动态变化。通过比对Pmus的波形和压力,流速和容量的波形变化,观察四个波形的变化是否同频,从而判断人机互动的情况,包括无效触发,双向触发,反向触发,提前呼气/主动呼气,呼气切换过早等。波形高于基线水平,提示患者呼气应用到呼吸肌用力。
Pmus
吸气过程中,呼吸肌做功形成的最大负压。
PTPmus
呼吸肌在吸气过程中的做功,是波形下降的面积,压力改变的时间乘积。PTP是已经有研究指出,是和氧耗相关。当PTP>150cmH2O*s/min,提示病人的呼吸肌做功会增加病人的氧耗。
CventPplat和最大跨肺驱动压
分别是呼吸过程中,这两个压力:
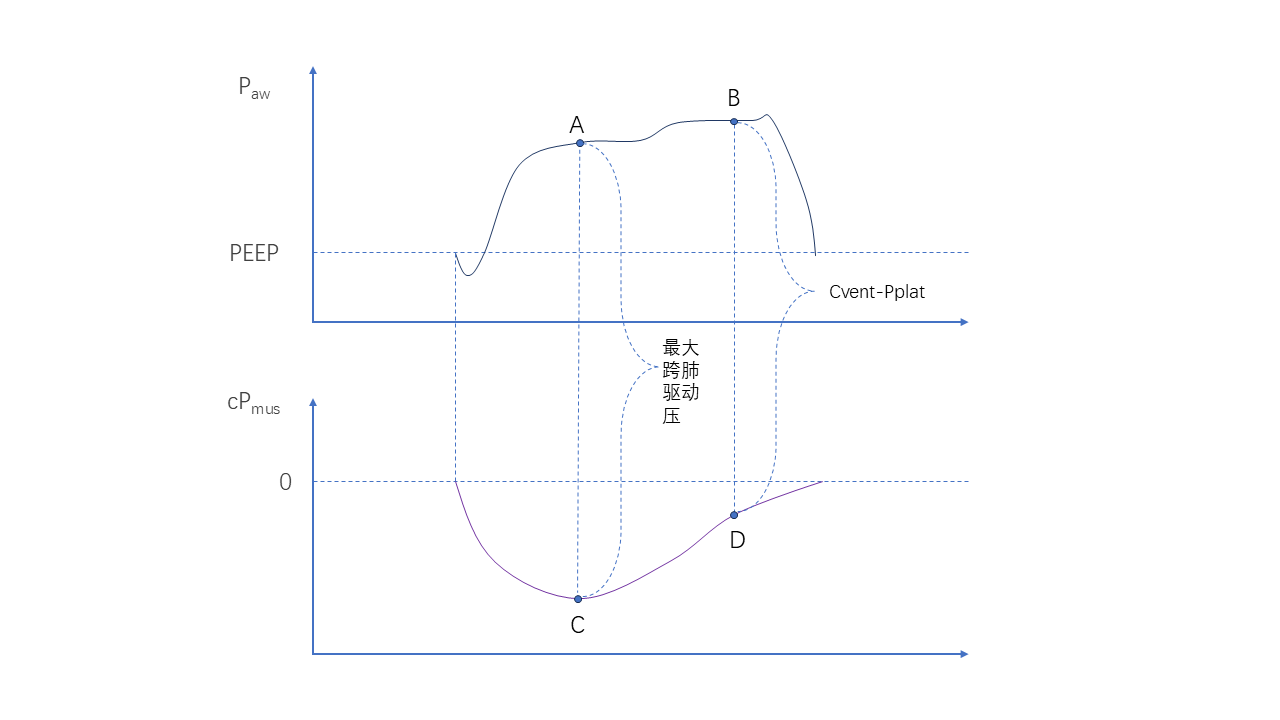
CventPplat可用于计算PMI,评估判断支持压力是否匹配病人的吸气需求。
PMI=CventPplat-Ppeak,PMI<0,说明支持过度。
最大跨肺驱动压,可用于评估判断呼吸机的设置是否达到保护性通气的目的。
这是Cvent监测功能应用在一位机械通气的病人上的情况。
先来简单介绍一下几个核心参数的意义:
以上是Pmus功能的主界面,红色框框的数字,分别是主要用于临床评估和参考,调整PSV细节参数的监测值:
Pmus
呼吸肌做功形成的负压。正常的呼吸,一般胸腔内负压是下降-5cmH2O,机械通气时,Pmus最好是在-5~-15cmH2O。影响Pmus的,主要是触发,切换,吸气上升时间,支持压力,PEEPi的影响。
Pmus的波形
通过冻屏观察Pmus的波形,判断Pmus波形变化是否和压力流量容量波形变化同频,评估分析人机不同步的原因,调整触发和切换。
呼气的Pmus波形呈现正压,反应患者主动呼气,并且是用力呼气。要考虑PEEPi(小气道塌陷的影响或者肺泡塌陷的影响),ARDS患者,可做PEEP滴定(增加PEEP);COPD患者应该在ZEEP水平,测定PEEPi,调整PEEP的设置。
Cvent Pplat
PSV时,吸气末的平台压,相当于肺内真正的压力,PMI=平台压-峰压,是用于判断呼吸机支持压力是否匹配病人的自主呼吸做功。在Cvent监测辅助下,可以动态持续的观察PMI情况:
PMI=Cvent Pplat-Ppeak,实现实时联系的评估设置的支持压力的合理性。并且了解当前通气状态是否符合肺保护。
PMI<=0,设置的支持压力过高,过度支持,容易造成病人自主呼吸“懒”。需要降低支持压力。
PMI>2,设置的支持压力过低,支持不足,容易导致P-SILI。需要增加支持压力。
PTP Pmus
呼吸肌做功(压力时间乘积),一般正常是50-150cmH2O*s/min,当PTP>150cmH2O*s/min,呼吸做功会导致增加氧耗,需要进行分析干预,调整呼吸机各个细节参数,促进人机同步。
跨肺驱动压
吸气过程中,真正驱动肺膨胀的压力变化(形成潮气量的驱动压力变化)。跨肺驱动压高,和患者的吸气驱动和做功相关,人机同步,支持压力设置等因素都会影响跨肺驱动压。由于Cvent监测为最大跨肺驱动压,和传统定义的跨肺驱动压(静态下测得)有意义上的差异,目前未有参考的安全阈值。
实战病例分享 1
患者是术后撤机前的PSV通气。
刚开始的时候是这样:
参数观察及分析
Pmus=-3.8cmH2O(低于正常的生理值-5cmH2O,病人吸气做功弱,自主呼吸“懒”)
PMI=14cmH2O-17cmH2O=-3cmH2O<0,明显过度支持状态
跨肺驱动压=14cmH2O<15cmH2O(具体的安全阈值未知,参考静态跨肺驱动压阈值)
PTP=44cmH2O*s/min比正常做功50cmH2O*s/min低,再次证明这病人的自主呼吸有点“懒”。
冻屏对比压力,流量,容量波形的上升和下降,和Pmus波形的下降归0,相对同步,说明触发和切换是符合病人的吸气和呼气过程,触发和切换不需要调整。患者呼气时有轻微的自主呼气做功,可见Pmus波形有轻微的上升,但是平整,可能和气管插管阻力影响有关。
经分析判断,目前这病人的主要问题是呼吸驱动弱,需要促进其自主呼吸锻炼。呼吸机参数设置中,支持压力过高,属于过度支持。
参数调整:
支持压力,从12cmH2O下降到10cmH2O
调整了参数后的情况:
Pmus=-4.9cmH2O,接近正常吸气做功水平,促进自主呼吸锻炼PMI=14mH2O-15mH2O=-1cmH2O,支持还是偏高,可以考虑支持压力再下降2cmH2O。
PTP=75cmH2O*s/min,在50-150cmH2O*s/min 这个正常呼吸做功的范围。
跨肺驱动压保持14cmH2O,没有改变,说明下降了的支持压力,并没有增加患者的自主呼吸负担,支持压力是能满足患者呼吸需要。
如果需要进一步的调整观察,可以下降支持压力到8cmH2O。这个患者是术后患者,没有基础呼吸系统疾病,所以撤机拔管了。
实战病例分享 2
应用了Cvent监测,评估PSV的设置和人机互动情况,病例实践分享如下。
病人身高约175cm,PBW=68Kg,
应用时的界面如下:
冻屏观察判断,气流量、容量、压力以及Pmus的波形变化同频,人机同步好,触发和切换,当前情况下,无需要调整的。
接下来是判断设置参数和患者的需要匹配情况:
Pmus=-11cmH2O丨PTP=127cmH2O*s/min丨VT=724ml/kg(约10ml/kg)丨最大跨肺驱动压=22cmH2O
根据潮气量(潮气量达到10ml/kg)的情况,超过常规保护性通气的定义潮气量范围,是否因为病人的自主呼吸驱动高?Pmus和PTP都说明,这个参数下,患者的呼吸做功,是在稳定状态。
应该如何判断解读这些参数?当前的设置是否匹配?
对比另一个病人的PSV情况,稳定的时候,也是潮气量是10ml/kg左右(这里看不到Pmus,只能从传统呼吸力学监测参数和波形来判断)。
但是这个病人的支持压力下降后的情况是这样:
虽然潮气量是小了,看上去还"保护肺"了,但是频率达到29次,波形也是明显可见的压力支持不足,而且从波形可见,病人的呼吸是越来越急促,呼吸驱动和做功都较之前的强(靠波形和频率判断)然后,再过了一会,情况就是这样了:
潮气量是更小,但是频率冲到40+次,分钟通气量激增到12L。
波形除了明显的支持不足导致的吸气驱动和做功增强(对比PS=16cmH2O),还要注意关注动态气体馅闭和PEEPi的问题(呼气流量不归0,存在呼气末流量)。高呼吸频率,形成肺泡反复的开放闭合的摩擦,是导致P-SILI的主要作用力(剪切力的来源)。
对比观察这两种情况,潮气量在6-8ml/kg的保护定义,在PSV中似乎不适用。对潮气量的研究中指出,对于顺应性较好的肺,足够的潮气量能防止肺塌陷,并且通气效果和氧合都要比小潮气量的优。
在没有Cvent的监测,光靠经验,在日常的机械通气临床应用中,应用PSV时,肺通气承受的是呼吸机送气以及自主吸气的双重作用力。在传统的呼吸机监测中,只能反应呼吸的送出的压力气流情况,而对病人自主呼吸做功的评估判断,是在迷雾中的猜测,进而根据这些粗糙的数据,进行个人主观性极强的分析判断后,再探索PSV的参数设置,以及对肺损伤的判断。
这次的病例观察中,综合Cvent的Pmus和PTP,和Cvent-plat,即使面对超出“理想保护性通气的潮气量”情况,也能淡定评估,判断人机互动,病人的吸气驱动和做功的情况,以及对肺损伤的理解和判断。
对于肺保护的评估判断,在Cvent中的两个压力值,最大跨肺驱动压和平台压,这两个压力的定义其实是这样的:
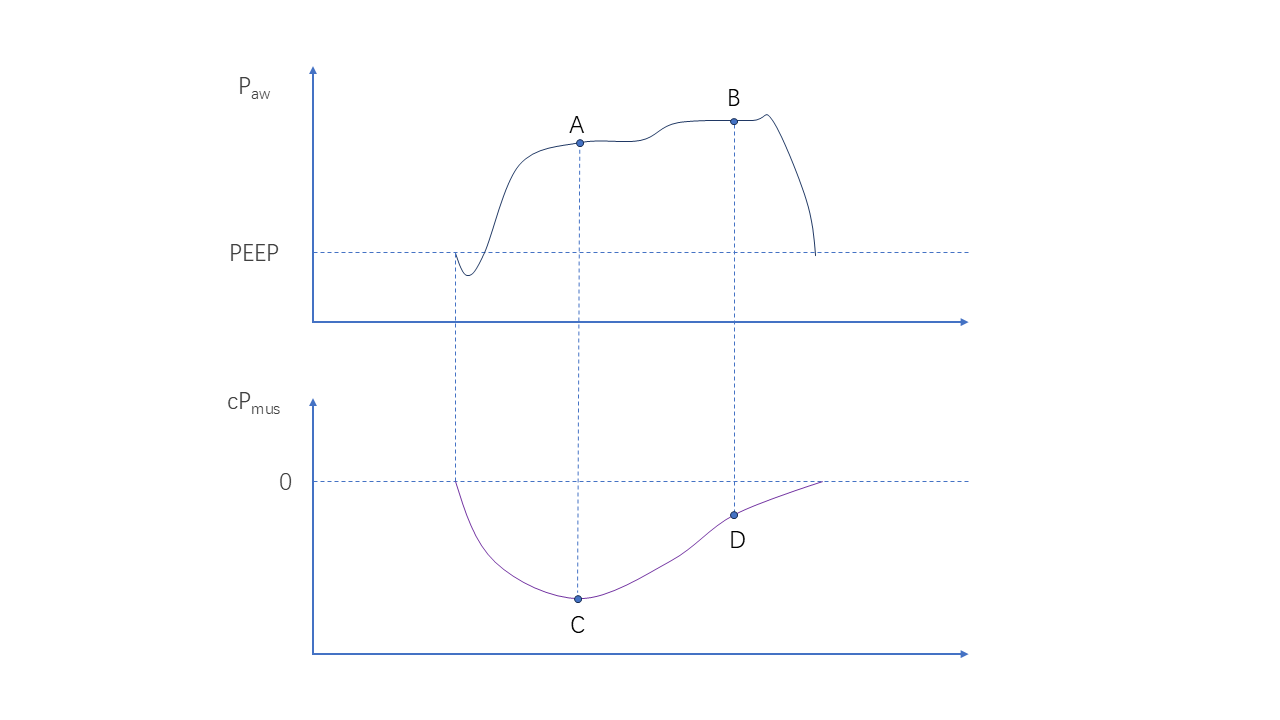
AC点,是最大跨肺驱动压的定义,BD点是平台压(Cvent-Pplat)。
Cvent-Pplat:平台压的时间点,是呼吸机送气末的点。平台压,是气体进入肺后,肺内和气道达到压力平衡(没有气流流动)的压力,这个时候呼吸肌可能已经进入放松状态,所以Pmus可能开始减少。
最大跨肺驱动压:截取最大跨肺驱动压的时间点,是呼吸肌吸气时,产生最大的负压改变的时间点。计算在这个时间点的肺内的总的压力(呼吸肌和呼吸机共同作用的压力)。